FISIOTERAPIA
Membros

Lipedema
Nos meses de verão há patologias cujos sintomas se agravam com o aumento da temperatura.
O LIPEDEMA é uma das doenças que piora com o calor.
É uma patologia crónica e hereditária, mais comum nas mulheres. Caracteriza-se pela acumulação excessiva de gordura nos dois membros inferiores.
Evolui ao longo de 4 estágios sendo o quarto caracterizado pelo acúmulo de gordura e líquidos orgânicos de tal forma excessiva que desencadeia o linfedema (retenção de líquidos orgânicos nos membros inferiores por um funcionamento ineficaz do sistema linfático).
O lipedema afeta 1 milhão de mulheres em Portugal mas raramente é diagnosticado ou é confundido com obesidade, retenção de líquidos ou linfedema.
SINTOMAS:
* Inchaço local,
* Dor ao toque,
* Dificuldade e dor no movimento das articulações dos membros inferiores,
* Sensação de peso dos membros inferiores,
* Baixo auto-estima devido à desproporção dos membros inferiores relativamente ao resto do corpo.
Quando não tratado de forma correta o acúmulo de gordura pode bloquear o sistema linfático desencadeando o lifedema, com aumento de risco de infeções e complicações nas cicatrizações.
TRATAMENTOS:
Na fisioterapia são indicados exercícios terapêuticos que melhoram a circulação e a drenagem de líquidos.
Também se aplica a drenagem linfática manual e a terapia compressiva / pressoterapia para facilitar a drenagem dos membros inferiores.
Em caso de insucesso dos tratamentos não invasivos pode ser necessário recorrer à cirurgia - lipoaspiração.
É preciso reforçar os cuidados diários a ter na PREVENÇÃO da evolução do lipedema:
-realização de exercício físico regular,
-uso de vestuário folgado,
-regulação de temperatura,
-evitar a exposição solar,
-evitar alimentos que promovem a inflamação e retenção de líquidos (a consulta de um nutricionista seria importante),
-reforço da hidratação.
O lipedema não tem cura mas é possível gerir os seus sintomas e melhorar a qualidade de vida.

Artrite Reumatoide
FISIOTERAPIA NOS BOMBEIROS DE PAREDE
Sabia que desde 1999 se assinala o Dia Nacional da ARTRITE REUMATOIDE a 5 de abril?
Esta é uma doença autoimune que faz com que o sistema imunitário inflame as articulações e os seus tecidos de revestimento provocando DOR, INCHAÇO e DEFORMAÇÕES, especialmente nas MÃOS, PÉS e DEDOS.
Os sintomas costumam surgir entre os 35 e 50 anos e afeta mais as mulheres. Em Portugal atinge 0,3%-0,4% da população.
O tratamento desta doença inclui medicação, talas e fisioterapia, onde o plano terapêutico pode incluir exercícios de mobilidade e de alongamentos, termoterapia (como a parafina) e terapia manual.
O tabagismo, a obesidade e a doença periodontal são fatores que podem aumentar o risco de desenvolvimento da artrite reumatoide e da sua gravidade de evolução.

Fascite Plantar
O que é ? Na planta do pé existe uma banda fibrosa espessa, chamada fáscia. Absorve os choques e dá suporte ao pé.
A fascite/fasceíte plantar é a inflamação da fáscia de um ou dos dois pés.
Caracteriza-se por uma dor no calcanhar (sobretudo ao sair da cama), com sensação de encurtamento muscular da planta do pé (devido à retração da fáscia inflamada) e sensação de ardor: também pode apresentar edema /inchaço do calcanhar.
Quais as causas da fascite plantar?
É mais comum em mulheres entre os 40-60 anos devido a:
- Uso prolongado de calçado incorreto (saltos altos, sapatos com a sola dura e inflexível);
- Obesidade;
- Realização de atividades repetidas em carga (por exemplo correr ou permanecer em pé durante muito tempo);
- Anomalias no formato do pé (pé cavo ou plano) e/ou na marcha;
- Encurtamento dos músculos do gémeos;
- Doenças inflamatórias secundárias (artrite por exemplo).
Como se trata a fascite plantar?
- Aplicação de frio (compressas frias; gelo; rolar com a planta do pé uma garrafa de água gelada);
- Repouso (alívio de carga nos pés);
- Uso de dispositivos ortopédicos (palmilhas de gel) e calçado adequado (salto baixo, com a sola mais flexível e absorva bem o impacto na área do calcanhar);
- Medicação anti-inflamatória;
- Fisioterapia: eletroterapia (estimulação elétrica, como o Tens ou correntes de ionização com aplicação de medicação anti-inflamatória; aplicação de ultrassom; aplicação de gelo (crioterapia), terapia manual (massagem, alongamentos passivos e activos), aplicação de kinesio4tape.
- A cirurgia pode ser recomendada como último recurso (através de um corte do músculo dos gémeos e/ou fáscia plantar)
Como prevenir a fascite plantar?
- Cuidar do peso;
- Usar um calçado adequado (salto baixo, com a sola mais flexível e absorva bem o impacto na área do calcanhar);
- Realizar atividades sem excesso de esforço ou de carga.
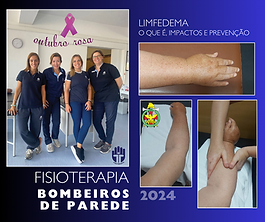
Linfedema
Linfedema e a drenagem linfática, manual e mecânica, na Fisioterapia
O que é o linfedema?
É um edema (inchaço) crónico e progressivo da/s perna/s e/ou do/s braço/s, provocado pela concentração de linfa nessas zonas.
Linfa é um líquido composto por glóbulos brancos e plasma e constitui através de uma vasta rede de vasos um sistema paralelo ao sistema circulatório.
O linfedema ocorre devido a doenças genéticas, oncológicas e pós-infecciosas e, por vezes, em casos pós-cirúrgicos.
Como se trata o linfedema?
Existem 4 tratamentos que em conjunto prometem maior alívio e redução do edema:
- Drenagem linfática manual e/ou mecânica
- Compressão elástica (através do uso de meias de compressão, bandas elásticas por exemplo)
- Exercícios
- Cuidados com a pele (hidratação por exemplo)
Sabe a diferença entre o linfedema e o lipedema?
Enquanto o linfedema provoca um edema crónico por acumualção de linfa em certas zonas do corpo, o lipedema é uma doença vascular crónica que provoca uma acumulação anormal e progressiva de gordura em certas zonas do corpo (sobretudo nas pernas e nos braços). O lipedema é mais característico nas mulheres e tem um factor hereditário.
As duas condicões podem provocar desconforto, sensação de peso e dor.
Causam uma desproporção no corpo e pode afetar o auto-estima da pessoa.
A Fisioterapia pode oferecer em ambos os casos uma resposta de alívio importante através da drenagem linfática manual e mecânica.

Joanete
O que é o joanete e como se desenvolve?
Conhecido de forma comum como o joanete, o “hallux valgus” é o desvio do primeiro dedo do pé para fora. Esta deformidade óssea caracteriza-se por uma saliência que provoca dor, sobretudo com o uso de calçado mais apertado ou afunilado.
Costuma surgir nos pés dos adultos a partir dos 20 anos e sobretudo nas mulheres, provavelmente devido ao calçado de bico fino e saltos altos.
Para além do calçado incorreto, outras causas que possam provocar o desenvolvimento do “hallux valgus” são causas genéticas e anormalidades dos pés (como o pé chato).
Quais os sintomas do joanete?
- Calosidade no primeiro dedo e eventualmente no dedo ao lado;
- Dor, rubor e calor;
- Rigidez articular do dedo.
Como se trata o joanete? Como atua a Fisioterapia?
Os seguintes tratamentos conservadores procuram aliviar a inflamação e a dor, evitando o aumento do desvio ósseo:
- uso de protetores ortopédicos (como os separadores interdigitais de silicone/gel)
- prescrição de medicação analgésica e anti-inflamatória.
A Fisioterapia também pode contribuir para o alívio dos sintomas do joanete e evitar o seu aumento através das seguintes técnicas:
- eletroterapia
- massagem
- aplicação de gelo
- mobilização passiva do pé
- exercícios ativos de fortalecimento e de alongamento do pé
- aplicação de tape
Em casos mais graves pode ser necessário recorrer à cirurgia para remover o excesso de osso e corrigir o alinhamento do dedo.
Como prevenir o joanete?
A prevenção está no tipo de calçado usado.
Deixamos algumas dicas para ajudar a escolher o seu calçado:
- Escolha sapatos confortáveis e com a sola macia;
- Escolha sapatos espaçosos de modo que não sinta os dedos apertados uns contra os outros;
- Escolha sapatos rasos - se tiver de usar saltos altos não use saltos acima dos 4cm e tente variar as alturas dos saltos durante a sua semana;
- Escolha sapatos fechados no calcanhar.

Artrite
Este ano a temática do Dia Mundial da Fisioterapia foi a ARTRITE
O que é a Artrite ?
Fazer exercício físico com artrite
A artrite é uma inflamação articular aguda ou crónica em que os sintomas podem incluir dor, inchaço, rigidez e vermelhidão, que podem contribuir para uma função e destreza reduzidas. A artrite não é uma condição única; existem diferentes tipos de artrite.
Esta inflamação pode afetar pessoas de qualquer idade e capacidades físicas – incluindo crianças, adolescentes e atletas. Algumas formas de artrite são mais comuns em idosos.
Os sintomas de artrite podem variar de semana para semana, e até de dia para dia. Também podem afetar as pessoas de diversas formas e cada condição apresenta sintomas específicos. No entanto, com o tratamento e abordagem adequados, pode gerir os seus sintomas e viver bem.
A atividade física e exercício regulares são importantes para a gestão de todas as formas de artrite inflamatória (AI), incluindo artrite reumatoide (AR) e espondilite axial, e oferecem inúmeros benefícios para a saúde.
A Fisioterapia pode ajudar
A Fisioterapia e a Artrite
A fisioterapia é uma parte importante do tratamento global. Um fisioterapeuta irá orientá-lo sobre como praticar exercício de forma segura, aumentar os seus níveis de atividade, estabelecer objetivos, e encontrar o equilíbrio certo entre descanso e atividade.
A Artrite Reumatoide
DVC e Artrite Reumatoide
Apenas cerca de um terço das pessoas que vivem com artrite reumatoide irão piorar ao longo do tempo, e algumas notam uma melhoria na dor e incapacidade. Um fisioterapeuta irá orientá-lo sobre como se manter ativo.
Praticar Exercício
Ultrapassar barreiras à prática de exercício
É importante que se mantenha ativo e em movimento quando tem artrite. Os fisioterapeutas fazem parte de uma equipa multidisciplinar que o pode ajudar a gerir a artrite. Os fisioterapeutas serão capazes de avaliar a sua condição e capacidades e orientá-lo em como se manter ativo e gerir os seus sintomas.
As pessoas com AR e outras doenças articulares inflamatórias têm um risco acrescido de doença cardiovascular (DCV). Estilos de vida saudáveis, incluindo a prática de atividade física, são importantes para a gestão da AR, para reduzir o risco de DCV.
Espondilite Axial
Artrite Juvenil Idiopática
As pessoas com espondilite axial devem ser referenciadas para um fisioterapeuta, para iniciarem um programa de exercícios individualizado e estruturado, que é adaptado a si, para o ajudar a manter a flexibilidade da coluna vertebral, a flexibilidade geral do corpo, e reduzir a dor. Mesmo quando sente dor, continuar a praticar exercício a níveis adequados para si tem benefícios significativos.
A artrite está frequentemente associada a pessoas mais velhas, mas também pode afetar crianças. A maioria das formas de artrite em crianças é conhecida como artrite juvenil idiopática (AJI). A fisioterapia tem um papel fundamental na gestão dos sintomas de AJI e poderá ajudá-lo a si ou ao seu/sua filho(a) a realizar as atividades que gosta.
O nosso obrigado pela vossa confiança!